- Startseite
- Schwerpunkte
- Endoskopie
- Diagnostische Endoskopie
Diagnostische Endoskopie
Bei einer diagnostischen Endoskopie verbinden unsere erfahrenen und speziell ausgebildeten Fachärzte eine klare Diagnose mit einem sehr sanften Eingriff.
Der Eingriff wird mit einem schmalen, flexiblen Schlauch durchgeführt. Dabei kann dieser entweder über den Mund oder den Enddarm eingeführt werden. An der Spitze des Endoskops befindet sich eine kleine Kamera, die das Innere des Verdauungsorgans fotografieren oder filmen kann. Die Bilder werden über moderne Glasfaserkabel an einen hochauflösenden Monitor übertragen. So können unsere Spezialisten Veränderungen beurteilen und exakt medizinisch bewerten.
Die endoskopischen Untersuchungen werden auf Wunsch mit einer „Schlafspritze“ (Sedierung) durchgeführt. Einfache endoskopische Untersuchungen können aber auch ohne Sedierung durchgeführt werden. Bei länger dauernden Untersuchungen oder schwierigen Eingriffen kann eine Sedierung notwendig sein, um ungewollte Spontanbewegungen zu vermeiden. Dies erfordert zur Sicherheit unserer Patienten eine Überwachung mit modernen Monitoren und geschultem, speziell ausgebildetem Personal.
Darüber hinaus steht uns täglich ein Anästhesist zur Verfügung. Die Sedierungsleitlinie der Deutschen Gesellschaft für Verdauung und Stoffwechsel wird in allen Punkten umgesetzt. Nach der Untersuchung werden die Patienten für circa 15 bis 30 Minuten in unserem Aufwachraum überwacht. Nach einer Sedierung ist eine Begleitperson erforderlich, die den Patienten sicher nach Hause bringt und möglichst auch für einige Stunden beobachtet. Aus juristischen Gründen darf nach der Sedierung (Schlafspritze) für 24 Stunden nicht am Straßenverkehr teilgenommen und kein Alkohol getrunken werden; es dürfen auch keine gefährlichen Maschinen bedient und keine wichtigen oder rechtlich bindenden Entscheidungen getroffen werden.
Informationen zu den Untersuchungsmethoden
Mit Hilfe eines Endoskopes (ein circa 8 mm dickes Gerät) wird Ihre Speiseröhre, Ihr Magen und Ihr Zwölffingerdarm untersucht. Wo erforderlich, werden mit einer kleinen Zange schmerzfrei Proben entnommen (zum Beispiel zur feingeweblichen Untersuchung auf Helicobacter pylori). Die Untersuchungszeit beträgt circa fünf Minuten.
Um den oberen Magendarmtrakt untersuchen zu können, muss dieser fei von Nahrungsresten sein. Sie sollten deshalb acht Stunden vor der Untersuchung nichts mehr essen und trinken.
Bitte bringen Sie zur Untersuchung einen Poliklinikberechtigungsschein oder Überweisungsschein, aktuelle Laborwerte (Gerinnungswerte, Blutbild) und Vorbefunde mit.
Die Durchführung einer Magenspiegelung kann bei folgenden Beschwerden sinnvoll sein: Oberbauchbeschwerden, Schmerzen im Brustkorbes, deren Ursache unklar ist; Sodbrennen, Schluckstörungen, Aufstoßen, Übelkeit, Erbrechen, Bluterbrechen, Teerstuhl (schwarze Verfärbung des Stuhl), ungeklärte Blutarmut, ungeklärter Gewichtsverlust.
Eine Intestinoskopie beziehungsweise Push-and-Pull Enteroskopie ist eine Untersuchung des oberen beziehungsweise gesamten Dünndarms. Im Gegensatz zur Magenspiegelung wird ein längeres Gerät benutzt, das noch ein Stück weiter in den oberen Dünndarm gebracht werden kann beziehungsweise mit Hilfe eines Tubus und einer speziellen Untersuchungstechnik bis in den unteren Dünndarm vorgeschoben werden kann.
Der Magendarmtrakt muss dabei frei von Nahrungsresten sein, deshalb sollten Sie mindestens acht Stunden vorher nicht mehr gegessen oder getrunken haben.
Je nach Notwendigkeit und Krankheitsbild können mit kleinen Zangen Proben (zur feingeweblichen Untersuchung) entnommen, oder therapeutische Eingriffe durchgeführt werden. Die Entnahme von Gewebeproben ist schmerzfrei. Bitte bringen Sie zur Untersuchung einen aktuelle Laborwerte (Gerinnungswerte, Blutbild) und Vorbefunde mit.
Die Kapsel-Endoskopie ermöglicht die Untersuchung des Dünndarms. Die Video-Kapsel ist eine zum Einmalgebrauch hergestellte Kapsel, die die Form und Größe einer größeren Tablette (28x11mm) aufweist. Die Video-Kapsel wird geschluckt und wandert auf natürlichem Wege durch den Verdauungstrakt (Speiseröhre, Magen, Dünndarm und Dickdarm) und wird dann ausgeschieden. Die aufgenommenen Bilder (2 Bilder pro Sekunde) werden über Sensoren an einem tragbaren Empfänger gesendet und in diesem gespeichert. Den tragbaren Empfänger tragen Sie in einem Gürtel, somit können Sie während dieser Untersuchung Ihren ganz normalen Tagesaktivitäten nachgehen.
Nach neun Stunden können Sie die Sensoren und den Gürtel abnehmen und diesen zur weiteren Bearbeitung abgeben. Die Video-Kapsel wird normalerweise innerhalb von fünf Tagen auf natürlichem Wege ausgeschieden.
Vor der Kapsel-Endoskopie sollte sichergestellt sein, dass vor allem der Dünndarm sauber ist. Daher sollten Sie zwölf Stunden vor Beginn der Untersuchung nüchtern bleiben, das heißt keine Speisen zu sich nehmen. Klare Getränke (zum Beispiel Wasser) können ohne Bedenken bis zu eine Stunde vor der Untersuchung getrunken werden.
Am Abend vor der Untersuchung sollten Sie zusätzlich abführende Maßnahmen durchführen. Bereits zwei Stunden nach Einnahme der Kapsel dürfen Sie wieder trinken, nach weiteren zwei Stunden auch eine leichte Mahlzeit zu sich nehmen.
Bei der Dickdarmspiegelung kann der gesamte Dickdarm, in der Regel auch der letzte Abschnitt des Dünndarm eingesehen werden. Durch diese Untersuchung können krankhafte Veränderungen des Darmes gut beurteilt werden. Finden sich dort Veränderungen werden mit einer kleinen Zange schmerzfrei Proben zur feingeweblichen Untersuchung entnommen. Finden sich Polypen werden diese in der gleichen Sitzung entfernt, da sich aus Polypen Krebs entwickeln kann. Vor der Untersuchung muss der Darm gründlich gereinigt werden, um die Schleimhaut gut beurteilen zu können - genauere Informationen erhalten Sie bei der Terminvereinbarung.
Wann sollte eine Dickdarmspiegelung durchgeführt werden?
Bei länger anhaltenden ungeklärten Bauchschmerzen, sichtbares Blut im Stuhl oder Blut im Stuhltest (nicht sichtbar). Nicht geklärter Blutarmut, Änderung der Stuhlgewohnheiten wie Durchfall oder Verstopfung, ungewollter Gewichtsverlust, Krebsvorsorge ab dem 55. Lebensjahr beziehungsweise früher, wenn Blutsverwandte an Darmkrebs erkrankt sind. Wir beraten Sie gerne ausführlich.
Bitte bringen Sie zur Untersuchung einen Poliklinikberechtigungsschein oder Überweisungsschein, aktuelle Laborwerte (Gerinnungswerte, Blutbild) und Vorbefunde mit.
Je nach Indikation sollten gerinnungshemmende Medikamente vor der Untersuchung abgesetzt werden. Sollten Sie dazu Fragen haben, zögern Sie nicht uns anzurufen.
Eine Proktoskopie ist eine Untersuchung des circa 2,5 – 4 cm langen Analkanals. Eine Rektoskopie ist eine Mastdarmspiegelung. Der Mastdarm ist der etwa 12- 15 cm lange Abschnitt des Enddarmes, der auf den Analkanal folgt. Die Untersuchung des Analkanales (Proktoskopie) wird mit einem Proktoskop, einem starren etwa 8 – 10 cm langes Instrument durchgeführt. Die Rektoskopie wird entweder mit einem starren oder flexiblen Endoskop durchgeführt. Bei diesen Untersuchungen können Gewebsproben entnommen oder Polypen entfernt werden beziehungsweise eine Hämorrhoidenbehandlung oder Behandlung von Fisteln bei M.Crohn vorgenommen werden.
Bei Bedarf oder auf Wunsch können diese Untersuchungen mit einer „Schlafspritze“ (Sedierung) durchgeführt werden. Normalerweise ist dies jedoch nicht notwendig.
Um den Enddarm genau beurteilen zu können, muss dieser gründlich gereinigt werden. In der Regel genügt ein Einlauf oder Klistier etwa eine halbe Stunde vor der Untersuchung.
Eine PEG (perkutane endoskopische Gastrostomie) ist die Anlage einer Ernährungssonde. Diese wird mit Hilfe de Endoskopes durch die Bauchwand in den Magen eingeführt. Über die PEG ist eine enterale Ernährung (enterale Ernährung bedeutet eine Ernährung über den Magen-Darm-Trakt) möglich. Über diese Sonde können Flüssigkeit, als auch spezielle Nahrung und Medikamente gegeben werden. Ist die PEG nicht mehr notwendig, kann sie wieder endoskopisch entfernt werden. Der Stichkanal wächst von alleine wieder zu.
Bei der Leberpunktion wird eine kleine Gewebeprobe (Biopsie) aus der Leber entnommen. Diese Leberprobe kann dann feingeweblich untersucht werden und einen Aufschluss über die Lebererkrankung, das Stadium und die Aktivität einer Lebererkrankung geben oder das Ansprechen auf eine Therapie kontrollieren. Auch das gezielte Punktieren von Raumforderungen (Knoten) in der Leber ist möglich, so dass man unterscheiden kann ob ein Knoten gut- oder bösartig ist. Mittels Ultraschall wird die geeignete Punktionsstelle aufgesucht. Anschließend wird die Haut desinfiziert und örtlich betäubt. An der betäubten Stelle wird anschließend mit einer Spezialnadel ein kleines Stückchen Lebergewebe gewonnen. Die Entnahme der Gewebeprobe dauert circa eine Sekunde. Bei Bedarf kann Ihnen für die Zeit der Untersuchung auch ein Schmerz- und/oder Beruhigungsmittel verabreicht werden. Nach der Gewebeentnahme wird die Punktionsstelle verbunden und sollte anschließend zwei Stunden mit Hilfe eines kleinen Sandsacks komprimiert werden. Zwei Stunden nach der Punktion wird eine Ultraschall- und gegebenenfalls eine Blutbildkontrolle durchgeführt.
Sie sollten zur Untersuchung nüchtern sein, das heißt acht Stunden vor der Untersuchung dürfen Sie nichts essen oder trinken. Vor der Leberbiopsie sollte Ihre Blutgerinnung untersucht werden (Blutabnahme: Quick, PTT, Thrombozyten) und gerinnungshemmende Medikamente abgesetzt werden. Sollten Sie noch Fragen haben, zögern Sie nicht uns anzurufen.
Die ERCP ist eine Darstellung des Gallengangssystems (= Cholangio) und des Bauchspeicheldrüsenganges (=Pancreatico) mittels eines Endoskops (Duodenoskop), Kontrastmittel und Röntgenstrahlen. Sie müssen für die ERCP nüchtern sein, das heißt acht Stunden vorher keine Nahrung oder Flüssigkeit zu sich genommen haben. Diese Untersuchung wird mit einer „Schlafspritze“ (Sedierung) durchgeführt.
Im Rahmen der ERCP können Biopsien (Gewebeproben) entnommen werden, die Mündung der Gangsysteme durch einen Schnitt erweitert werden (Papillotomie), Gallensteine mit Hilfe eines Drahtgitterkörbchens gefangen und entfernt werden, beziehungsweise Gallensteine vorher mit einem Lithotriptor zerkleinert werden, Engstellen (Entzündungen, Tumore) aufgedehnt und / oder Röhrchen aus Metall oder Kunststoff (Stents) eingelegt werden.
Die Gallengänge können im Rahmen der ERCP mit Hilfe eines zweiten Endoskops direkt dargestellt werden (Cholangioskopie).
Ob bei Ihnen die Durchführung einer ERCP angezeigt ist, sollte im Vorfeld ausführlich zwischen Ihrem behandelnden Arzt und einem ärztlichen Mitarbeiter unserer Klinik besprochen werden; insbesondere für eine rein diagnostische ERCP existieren alternativ nebenwirkungsärmere bildgebende Verfahren (Endosonographie, MRCP). Schilddrüsenerkrankungen, Blutungsneigung, Nierenerkrankungen, Augenerkrankungen und Kontrastmittelunverträglichkeiten sollten dem durchführenden Arzt vor der Untersuchung mitgeteilt werden. Eine Schwangerschaft sollte zum Zeitpunkt der Untersuchung wegen der Röntgenstrahlen ausgeschlossen sein. Bitte bringen Sie zur Untersuchung einen aktuelle Laborwerte (Gerinnungswerte, Blutbild) und Vorbefunde mit.
Die Bildergalerie zeigt folgende Aufnahmen (zum Vergrößern auf das Bild klicken):
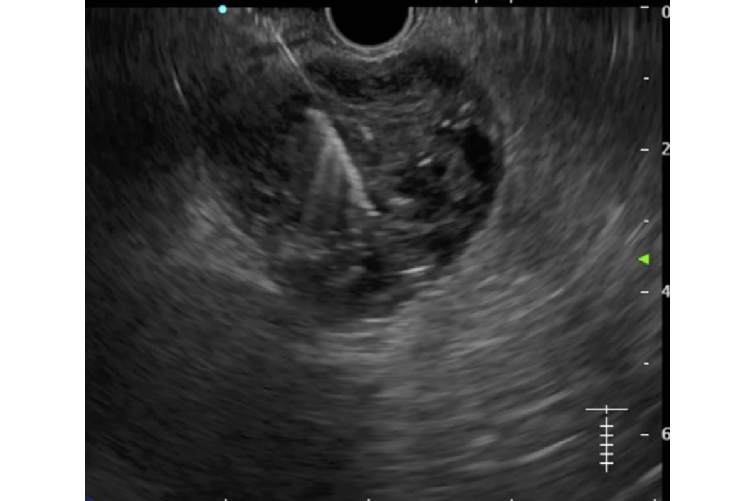
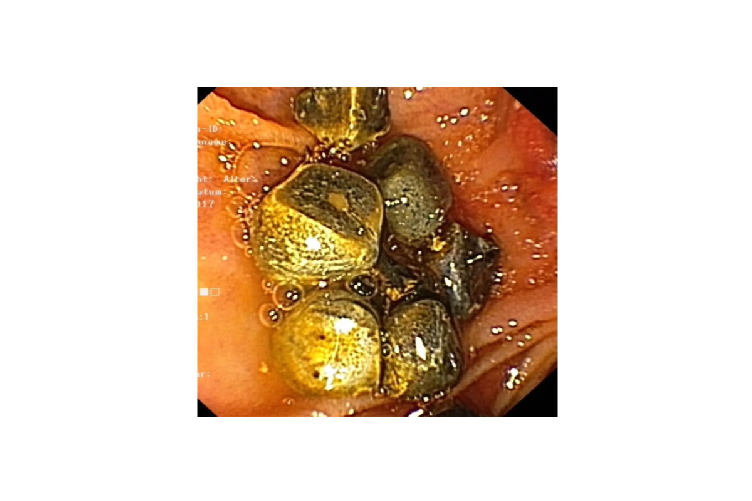
Bild 1 - 2: Choledocholithiasis (Gallengangsteine)
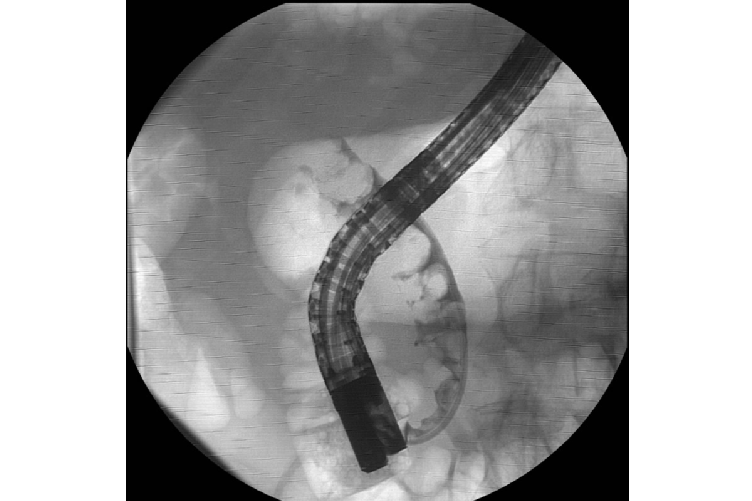
Bild 3: Cholangiozelluläres Karzinom (SpyGlass DS ®)
Bild 4: Pankreatikolithiasis (SpyGlass DS ®)
Bild 5 Choledocholithiasis (Gallengangsteine)

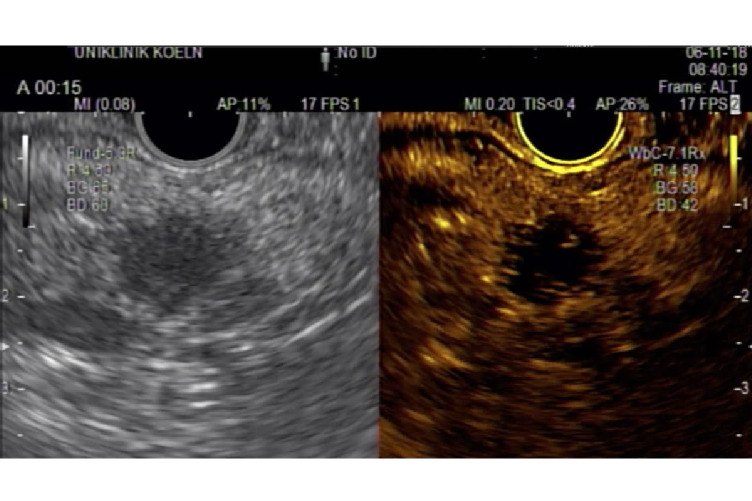
Eine Endosonografie ist eine „Ultraschalluntersuchung von innen“, das heißt eine Spiegelung mit gleichzeitiger Ultraschalluntersuchung des Verdauungstraktes zur besseren Beurteilung zum Beispiel des Pankreas, der Gallenwege, der Magenwand oder der Speiseröhrenwand. Über das Punktionsendosonographiegerät sind sonografisch kontrollierte, gezielte Punktionen von Tumoren zum Beispiel in der Bauchspeicheldrüse (Pancreas) oder vergrößerter Lymphknoten möglich. Außerdem können mit diesem Gerät Zysten der Bauchspeicheldrüse (Pankreaspseudozysten) punktiert und in den Magen abgeleitet werden. Die Untersuchung mit der endosonografischen Mini-Sonde wird über ein normales Gastroskop (Gerät für Magenspiegelungen) durchgeführt. Durch das Gastroskop kann die Mini-Sonde an die zu untersuchende Stelle gebracht werden. Die hochauflösende Mini-Sonde dient zur detaillierten Untersuchung von Wandveränderungen des Gastrointestinaltraktes oder Detektion von Gefäßen (zum Beispiel Fundusvarizen).
Für den Untersuchungstag müssen Sie nüchtern sein, das heißt mindestens acht Stunden vor der Untersuchung nichts essen und trinken. Diese Untersuchungen werden meist mit einer „Schlafspritze“ (Sedierung) durchgeführt. Sollte eine Punktion durchgeführt werden sind aktuelle Laborwerte notwendig (Gerinnung, Blutbild) und alle gerinnungshemmenden Medikamente sollten pausiert werden. Sollten Sie hierzu Fragen haben, zögern Sie nicht uns anzurufen.
Unsere Bildergalerie zeigt folgende Aufnahmen (zum Vergrößern auf das Bild klicken):
Bild 1: Metastase eines Bronchialkarzinoms im Pankreaskorpus
Bild 2: GIST im Magenkorpus